6.6 Xantelasma
MARKUS J. PFEIFFER
Introducción
Son areas amarillas (xanto) en los párpados. Forman un xantoma cutáneo que contiene material lipídico en la dermis de los párpados. Son tumores benignos producidos por materiales grasos (acumulación de ésteres de colesterol). A la exploración se observa una placa amarillenta generalmente bilateral sobre todo en el canto interno del párpado superior. Se producen en personas adultas. Una causa pueden ser alteraciones del metabolismo de las lipoproteínas, hipercolesterolemia o diabetes, pero en la mayoría de nuestros pacientes con xantelasma no hemos podido encontrado esa coincidencia. Es recomendable la corrección de la alteración lipídica en caso de existir. Por otro lado el xantelasma causa un problema estético considerable, que se puede corregir con cirugía. En xantelasmas extensas, la cirugía puede ser compleja porque la superficie más afectado es la parte interna y convexa del párpado superior, que no tolera ninguna tensión de piel. Después de haber reconstruido la superficie de la piel con colgajos o injertos, se puede obtener und resultado bueno. Pero la mitad de los casos sufren una recidiva de su xantelasma dentro de pocos años.
Diagnóstico
El diagnóstico es fácil por la típica localización y morfología (amarilla y plana) en los párpados (sobre todo ángulos interiores). Se pueden confundir con quistes sabáceas, que son redondas, mientras el xantelasma suele ser asimétrico. Normalmente afectan solamente la piel, pero hay casos con infiltración al músculo orbicular.
Tratamiento quirúrgico:
Primero hay que intentar de resectar todo al material acumulado en la piel. Normalemente no se puede salvar la epidermis, porque el xantelasma la ha infiltrado. Dependiente del tamaño de la lesion y el exceso de piel en su alrededor, se puede cerrar el defecto directamente. En los margenes del xantelasma puede haber zonas de restos de material amarillo infiltrado. Esto hay que eliminar tambien para evitar recidivas por cristalización y para evitar la dehiscencia de la cicatriz.
Tratamiento con laser
Se han presentado buenos resultados después de eliminar un xantelasma con laser. El laser causa una evaporización de las manchas amarillas y elimina la piel. Es resultado es un defecto de piel sin cubrimiento, que se cicatriza por el "laissez faire", que es decir "por si mismo". No soy convencido de la eliminación con laser, porque el tiempo de recuperación es largo y el resultado es inpredecible.
Complicaciónes:
Si en los margenes de la lesión quedan restos del material amarillo hay una alta probabilidad de una cicatrización insuficiente y la ruptura de la cicatriz. Los mínimos restos dejados en el párpado tambien forman un nuevo núcleo de cristalización, que puede causar una recidiva. Incluso después de una completa resección hay una alta tendencia a la formación de un recidiva (50%). Al cerrar el defecto, hay que tener en cuenta de evitar cualquier tracción de la piel, sobre todo en la concavidad medial del párpado superior porque pueden resultar cicatrizes elevados por tracción.
 |
|
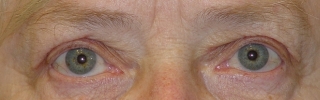
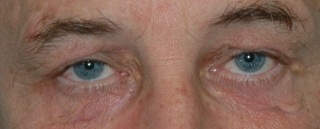
Fig.1.: Típicas xantelasmas en la parte medial de los párpados superiores. Son asimétricos, de un color entre amarillo y blanco y forma capas entre la epidermis y el músulo orbicular en variables espesores. |
Fig.2: Después de operar con resección total y cubrir el defecto con colgajos de piel de la zona medial. Tambien hemos corregido la ptosis palpebral. |
 |
|
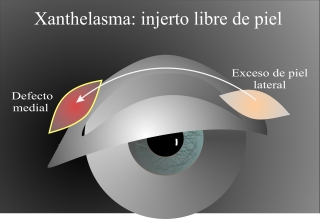
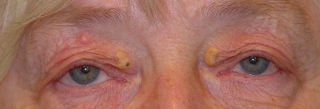
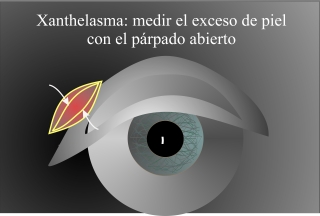
Fig.3: Después de la excisión hay he medir si hay un exceso de piel en la zona medial para cubrir el defecto. Por la cocavidad de la zona esto se observa mejor con el párpado abierto. |
Fig.4.: Si no hay suficiente piel en la zona medial, se cubre el defecto con un injerto de piel obtenido de la zona lateral del párpado. |
 |
|
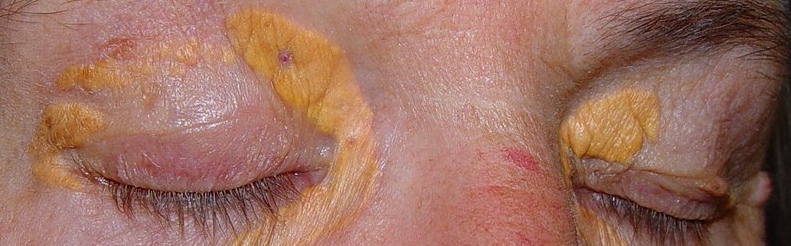
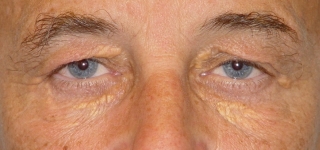
Fig.5.: Xantelasmas amarillas extensos en los párpados superiores |
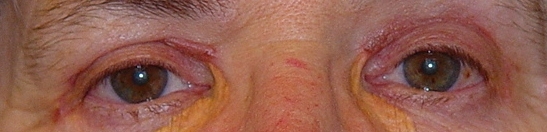
Fig. 6.: 2 semanas después de la resección en los párpados superiores y reconstruir los defectos laterales por colgajos de piel y los defectos mediales por injertos de piel. |
 |
|
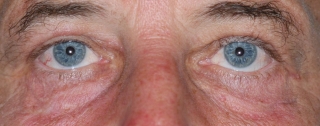
Fig.7: Xantelasmas de un tono claro en los cuatro p¡arpados y el canto lateral. |
Fig. 8: Dos meses después de reconstruir con multiples colgajos a injertos. |
 |
|
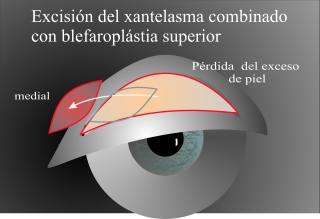
Fig.9.: Si combinamos la cirugía de la blefaroplástia superior para aprovechar de la piel excesiva como injerto, hay que tener en cuenta que podemos necesitar una reserva de piel en el futuro para la cirugía de recidivas. |
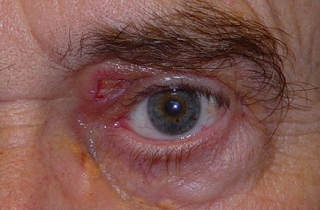
Fig. 10: Una complicación frecuente es la ruptura de la herida recientemente cicatrizada, sobre todo si no hemos dejado los márgenes toalmente libres del xantelasma. |
 |
|
Fig.11: Paciente de la figura 8, postoperatorio. |
Fig. 12: Recidiva: Después de un año se observan nuevos brotes de xantelasma. |